Пересадка кісткового мозку – це складна, але життєво важлива процедура, яка може подарувати шанс на здорове життя людям із серйозними захворюваннями крові. Це не просто медична маніпуляція, а справжня подорож, сповнена надій, викликів і перемог. У цій статті ми розкриємо кожен етап цього процесу – від підготовки до відновлення, пояснимо складні моменти простою мовою і поділимося цікавими фактами, які зроблять тему ближчою.
Що таке кістковий мозок і чому його пересадка важлива?
Кістковий мозок – це м’яка губчаста тканина всередині кісток, яка працює як справжня фабрика крові. Він виробляє червоні кров’яні тільця, що переносять кисень, білі – для боротьби з інфекціями, і тромбоцити, які відповідають за згортання крові. Коли кістковий мозок перестає працювати через хвороби, такі як лейкемія, апластична анемія чи множинна мієлома, пересадка стає єдиним шляхом до одужання.
Ця процедура замінює хворий кістковий мозок здоровим, дозволяючи організму відновити нормальне кровотворення. Без неї багато пацієнтів не мають шансів на виживання, адже їхня імунна система або кровоносна система просто не справляються.
Види пересадки кісткового мозку
Існує кілька типів пересадки, і вибір залежить від стану пацієнта, типу захворювання та доступності донора. Ось основні види:
- Аутологічна пересадка: використовуються власні стовбурові клітини пацієнта, зібрані заздалегідь. Цей метод підходить для людей із певними видами лімфоми чи мієломи, коли кістковий мозок ще частково здоровий.
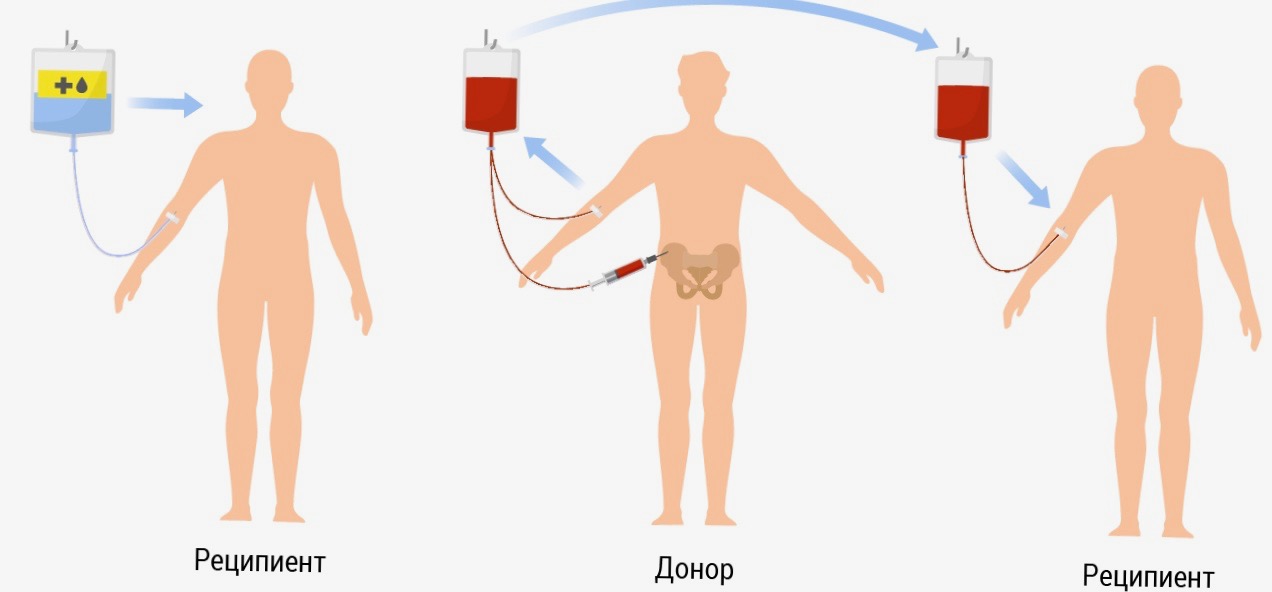
- Алогенна пересадка: стовбурові клітини беруться від донора – родича або сторонньої людини з відповідним генетичним профілем. Це найпоширеніший тип при лейкемії.
- Гаплоідентична пересадка: клітини від донора, який збігається з реципієнтом лише частково (наприклад, батьки чи діти). Цей метод використовується, коли ідеального донора знайти не вдається.
- Пересадка пуповинної крові: стовбурові клітини беруться з пуповинної крові новонароджених. Цей метод менш поширений, але ефективний для дітей або дорослих із рідкісними типами тканин.
Кожен тип має свої переваги та ризики. Наприклад, аутологічна пересадка менш ризикована через відсутність реакції відторгнення, але вона не підходить для всіх діагнозів. Алогенна пересадка ефективніша при агресивних захворюваннях, але потребує ретельного підбору донора.
Як підготуватися до пересадки кісткового мозку?
Підготовка до пересадки – це справжній марафон, який потребує фізичної, психологічної та логістичної готовності. Процес починається з ретельного медичного обстеження, щоб оцінити стан здоров’я пацієнта та визначити найкращий тип пересадки.
Етапи підготовки
- Діагностика та аналізи: Пацієнт проходить численні тести – від аналізів крові до МРТ і біопсії кісткового мозку. Це допомагає лікарям оцінити ступінь ураження та підібрати оптимальний план лікування.
- Пошук донора: Для алогенної пересадки шукають донора через міжнародні реєстри, такі як Всесвітня асоціація донорів кісткового мозку. Ідеальний донор має збігатися за HLA-антигенами – своєрідним “генетичним паспортом”.
- Кондиціонування: Перед пересадкою пацієнт проходить хіміотерапію або опромінення, щоб знищити хворий кістковий мозок і послабити імунну систему. Це потрібно, щоб нові клітини прижилися.
- Психологічна підготовка: Пацієнти часто працюють із психологами, адже процедура може тривати місяці, а ізоляція в стерильній палаті – виклик для психіки.
Підготовка – це не лише медичні процедури, а й емоційна боротьба, де підтримка рідних відіграє ключову роль.
Як проходить сама процедура пересадки?
Багато хто уявляє пересадку кісткового мозку як складну операцію, але насправді це більше схоже на переливання крові. Стовбурові клітини вводять у кров через вену, і вони самостійно знаходять шлях до кісткового мозку, де починають “будувати нове життя”.
Процедура триває від 30 хвилин до кількох годин, залежно від об’єму клітин. Пацієнт перебуває в стерильній палаті, щоб уникнути інфекцій, адже його імунна система в цей час надзвичайно вразлива.
Джерела стовбурових клітин
Стовбурові клітини для пересадки можуть бути отримані трьома способами:
| Джерело | Опис | Переваги | Недоліки |
|---|---|---|---|
| Кістковий мозок | Забір із тазових кісток під загальним наркозом. | Висока концентрація клітин. | Болісно для донора, потрібен наркоз. |
| Периферична кров | Забір після стимуляції донора спеціальними препаратами. | Менш інвазивно, швидше відновлення. | Потрібна попередня медикаментозна підготовка. |
| Пуповинна кров | Збір із пуповини після пологів. | Легкий забір, низький ризик відторгнення. | Менший об’єм клітин, довше приживлення. |
Дані: Всесвітня асоціація донорів кісткового мозку, National Cancer Institute.
Відновлення після пересадки: що очікувати?
Відновлення – найскладніший і найтриваліший етап. Перші 2–4 тижні пацієнт перебуває в ізоляції, адже нові клітини лише починають працювати, а імунітет майже відсутній. У цей період можливі побічні ефекти: нудота, слабкість, інфекції.
Відновлення після пересадки – це як посадка молодого дерева: потрібен час, турбота і захист, щоб воно міцно вкорінилося.
Ключові етапи відновлення
- Перші 100 днів: Найкритичніший період, коли лікарі стежать за приживленням клітин і можливими ускладненнями, такими як реакція “трансплантат проти господаря” (РТПГ).
- Довгострокове відновлення: Протягом 6–12 місяців пацієнт повертається до нормального життя, але з регулярними перевірками та обмеженнями (наприклад, уникнення натовпу).
- Психологічна адаптація: Багато хто стикається з тривогою чи депресією, тому підтримка психолога чи груп підтримки важлива.
Повне відновлення може тривати до двох років, але багато пацієнтів повертаються до активного життя значно раніше.
Ризики та ускладнення
Пересадка кісткового мозку – це не прогулянка парком. Вона пов’язана з серйозними ризиками, які важливо знати:
- Інфекції: Через ослаблений імунітет навіть незначна застуда може стати небезпечною.
- РТПГ: При алогенній пересадці донорські клітини можуть атакувати органи реципієнта, викликаючи запалення.
- Неприживлення трансплантата: У рідкісних випадках нові клітини не починають працювати.
- Побічні ефекти кондиціонування: Хіміотерапія та опромінення можуть викликати безпліддя, ураження печінки чи нирок.
Сучасна медицина значно знизила ці ризики завдяки точнішому підбору донорів і вдосконаленим протоколам лікування.
Цікаві факти про пересадку кісткового мозку
🌱 Перша успішна пересадка: У 1956 році доктор Е. Доннал Томас провів першу успішну пересадку кісткового мозку, за що отримав Нобелівську премію в 1990 році.
⭐ Мільйони донорів: У світі налічується понад 40 мільйонів зареєстрованих донорів кісткового мозку, але знайти ідеального донора все ще складно через генетичну унікальність.
🌟 Пуповинна кров: Одна порція пуповинної крові може врятувати життя, але її об’єм часто достатній лише для дітей чи дрібних дорослих.
💡 Технологічний прорив: Сучасні методи, як-от генна терапія, дозволяють “ремонтувати” стовбурові клітини перед пересадкою, підвищуючи шанси на успіх.
Як стати донором кісткового мозку?
Стати донором – це шанс подарувати комусь нове життя. Процес простий, але вимагає відповідальності:
- Реєстрація: Заповніть анкету в реєстрі донорів (наприклад, Український реєстр донорів кісткового мозку).
- Тестування: Здайте зразок слини або крові для визначення HLA-типу.
- Очікування: Ваші дані зберігатимуться в базі, доки не знайдеться відповідний реципієнт.
- Забір клітин: Якщо вас виберуть, клітини заберуть через периферичну кров (80% випадків) або кістковий мозок.
Донорство безпечне, а витрати на процедуру покриває медична система. Найголовніше – це готовність допомогти.
Майбутнє пересадки кісткового мозку
Медицина не стоїть на місці. Сьогодні вчені розробляють методи генної терапії, які дозволяють виправляти дефекти стовбурових клітин, роблячи пересадку ще ефективнішою. У майбутньому, можливо, ми зможемо вирощувати кістковий мозок у лабораторії чи навіть обходитися без донорів.
Пересадка кісткового мозку – це не лише порятунок життя, а й символ надії, що об’єднує людей по всьому світу.